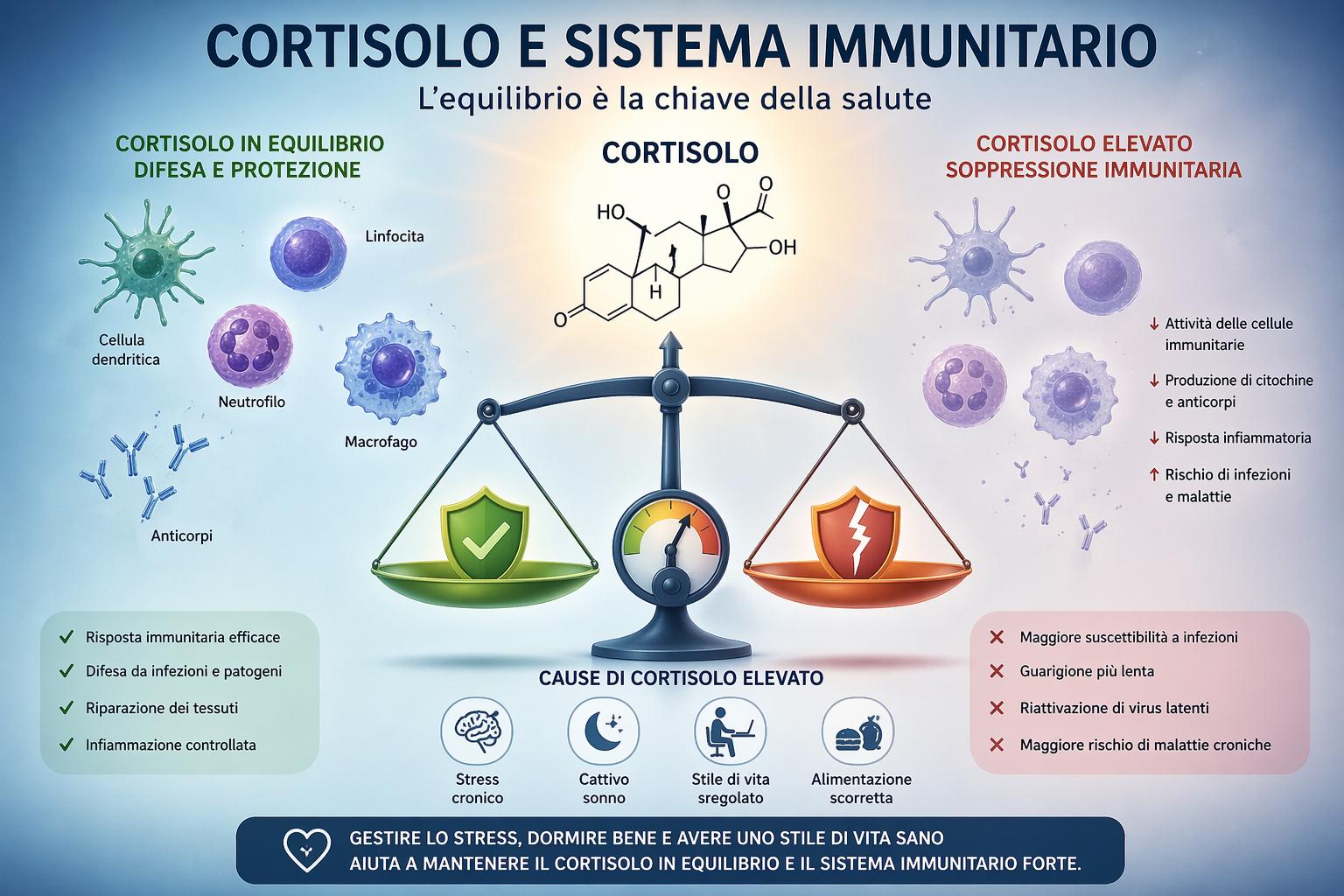
Ci sono settimane in cui il corpo sembra arrendersi. Un raffreddore che non passa, una stanchezza che si installa come un ospite non invitato, una vulnerabilità che sorprende. Spesso, in quei momenti, siamo stati sotto pressione da tempo. Non è una coincidenza: è fisiologia. Lo stress cronico (quello silenzioso, quotidiano, fatto di scadenze, relazioni tese, preoccupazioni che non trovano soluzione) lascia nel corpo tracce profonde. Una di queste tracce ha un nome preciso: cortisolo. È un ormone glucocorticoide prodotto dalla corteccia surrenale in risposta allo stress e, dal punto di vista evolutivo, è una risposta intelligente: di fronte a un pericolo immediato, il cortisolo mobilita energia, aumenta la vigilanza, sopprime temporaneamente le funzioni non urgenti, tra cui la risposta immunitaria, per concentrare tutte le risorse sulla sopravvivenza. In dosi acute e transitorie, questa soppressione è adattiva. Il problema emerge quando lo stress diventa cronico. Quando l’ormone rimane elevato per settimane o mesi, il sistema immunitario, che avrebbe dovuto riprendere il suo lavoro, resta invece in uno stato di silenziamento progressivo. Il meccanismo è complesso ma segue una logica precisa: il cortisolo agisce direttamente sui linfociti, le cellule deputate alla difesa immunitaria, riducendone la proliferazione e interferendo con la produzione di citochine pro-infiammatorie, quelle sostanze che coordinano la risposta del sistema immunitario di fronte a virus, batteri e cellule anomale.
In condizioni di stress prolungato, si osserva una riduzione dei linfociti NK (Natural Killer), fondamentali per riconoscere e distruggere le cellule infette. Diminuisce anche la risposta anticorpale: studi sull’immunologia psicosomatica mostrano che studenti universitari sotto pressione d’esame presentano una risposta ridotta ai vaccini somministrati in quel periodo. Il corpo è lì, ma è altrove. Il cortisolo cronico tende inoltre a spostare l’equilibrio immunitario verso risposte di tipo Th2, legate all’infiammazione cronica e alle reazioni allergiche, a scapito delle risposte Th1, quelle che gestiscono le infezioni acute. Il risultato è un organismo più infiammato e allo stesso tempo meno capace di reagire ai patogeni.
Ciò che rende questa relazione particolarmente significativa da un punto di vista psicologico è che l’asse HPA (ipotalamo, ipofisi, ghiandole surrenali) risponde non solo agli stressor fisici ma anche a quelli psicologici e relazionali. Un conflitto irrisolto, una perdita elaborata a metà, una situazione lavorativa percepita come incontrollabile: tutto questo è sufficiente ad attivare la cascata ormonale dello stress. Hans Selye, il padre della ricerca sullo stress, aveva già compreso negli anni Cinquanta che non esiste differenza, per il corpo, tra un pericolo reale e uno immaginato o anticipato. La mente e il sistema immunitario parlano la stessa lingua: quella delle molecole. La psiconeuroimmunologia, nata come disciplina negli anni Ottanta, non ha fatto che confermare e approfondire questa intuizione.
In clinica, tutto questo si traduce in un’osservazione ricorrente: molte persone si ammalano nei momenti di transizione, di fatica emotiva, di lutto. Non è debolezza caratteriale, non è coincidenza. È il corpo che porta in superficie ciò che la psiche ha accumulato. È utile, in questi casi, non trattare il sintomo fisico come separato dalla storia che lo precede. Chiedere: cosa stava succedendo nelle settimane prima? Quali preoccupazioni erano presenti? Quale relazione stava attraversando una fase di attrito? La risposta spesso illumina un nesso che il paziente stesso non aveva collegato.
La buona notizia, e c’è sempre una buona notizia in psicosomatica, è che la relazione tra stress e immunità è bidirezionale. Se lo stress cronico abbassa le difese, la riduzione dello stress le ripristina. Il corpo ha una straordinaria capacità di recupero, se gli viene offerto lo spazio per farlo. Le pratiche di regolazione del sistema nervoso autonomo, come le tecniche di respirazione diaframmatica, la mindfulness, il movimento corporeo consapevole e il sonno adeguato, riducono concretamente i livelli di cortisolo. Le psicoterapie orientate al corpo, così come quelle psicodinamiche che lavorano sulle radici emotive dello stress cronico, producono effetti misurabili non solo sul benessere soggettivo ma sugli indici immunologici. Anche la qualità delle relazioni conta: la solitudine cronica è uno dei più potenti attivatori dell’asse HPA; al contrario, la percezione di essere sostenuti e compresi ha effetti protettivi sull’immunità. Il legame terapeutico stesso, quando è autentico, diventa un fattore biologicamente attivo.
È importante, tuttavia, mantenere una prospettiva equilibrata. Dire che lo stress indebolisce il sistema immunitario non significa dire che le malattie sono colpa di chi le vive. Il rapporto tra psiche, neuroendocrinologia e immunità è complesso e multifattoriale. Fattori genetici, ambientali, infettivi continuano a svolgere un ruolo determinante. La psicosomatica non è una forma di colpevolizzazione: è una lente più ampia, non una sentenza.
Riconoscere che il corpo ascolta la mente è un invito alla cura, non un nuovo peso da portare.
Esiste un momento, dopo lunghi periodi di tensione, in cui il corpo chiede di essere visto.
Non come nemico da combattere, ma come testimone fedele di tutto ciò che abbiamo attraversato.
Ascoltarlo è già, in sé, una forma di cura.